Chẩn đoán và điều trị béo phì ở trẻ em
Tình trạng béo phì của trẻ em ngày nay ngày càng gia tăng, việc ăn uống quá mức so với nhu cầu kèm lối sống tĩnh tại, ít vận động thể lực là nguyên nhân và dẫn đến nguy cơ tăng huyết áp, rối loạn mỡ máu, bệnh tim mạch, đái tháo đường type 2, rối loạn nội tiết, rối loạn giấc ngủ và cơn ngừng thở ở trẻ em.
Chẩn đoán béo phì ở trẻ em
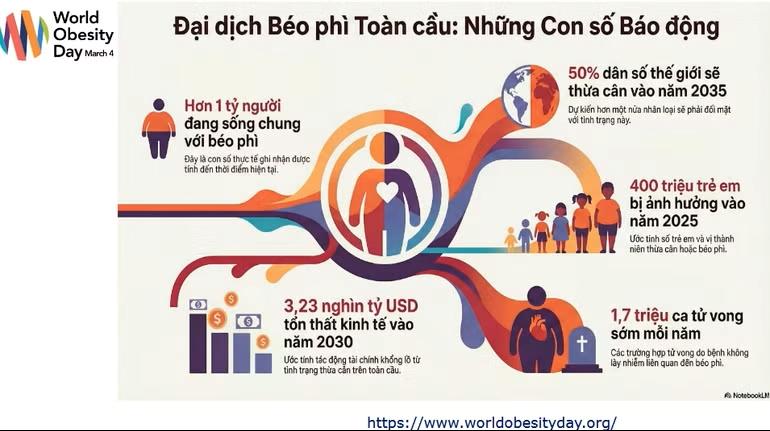
Có nhiều tiêu chuẩn đánh giá béo phì ở trẻ em, phổ biến là phương pháp đánh giá z-score của chỉ số khối cơ thể (BMI) theo tuổi và giới.
BMI = Cân nặng (kg)/ Chiều cao (m) x Chiều cao (m)
Công thức trên được áp dụng khi trẻ từ 2 tuổi trở lên
Trẻ 2-5 tuổi: thừa cân khi z-score BMI ≥ 2SD và béo phì khi ≥ 3SD
Trẻ 5-18t: thừa cân khi z-score BMI ≥ 1SD và béo phì khi ≥ 2SD
Nguyên nhân của béo phì gồm có: nguyên nhân nguyên phát và nguyên nhân thứ phát.
Béo phì nguyên phát do mất cân bằng năng lượng: Tăng lượng thu vào nhiều hơn nhu cầu của cơ thể hoặc/và giảm lượng tiêu hao trong thời gian dài làm tăng tích tụ mỡ trong cơ thể đặc biệt là ở bụng, mông, đùi và vai.
Dạng béo phì đơn thuần thường gặp ở những trẻ béo phì háu ăn, ít hoạt động và giảm chuyển hoá thân nhiệt. Trẻ béo phì thường cao hơn ở lứa tuổi trước dậy thì, nhưng lâu dài trẻ ngưng tăng trưởng sớm và có chiều cao trung bình thấp ở tuổi trưởng thành.
Béo phì thứ phát
Béo phì thứ phát thường gặp trong các bệnh lý nội tiết, bệnh lý di truyền, do dùng thuốc,...
Béo phì do suy giáp trạng: Béo toàn thân, lùn, da khô và thiểu năng trí tuệ.
Béo do cường năng tuyến thượng thận (U nam hoá vỏ tượng thận): Béo bụng, da đỏ có vết rạn, nhiều trứng cá, huyết áp cao.
Béo phì do thiểu năng sinh dục: Thường gặp trong 1 số hội chứng: Prader-Willi béo bụng, lùn, thiểu năng trí tuệ và hay gặp tinh hoàn ẩn. Lorence Moon Biel béo đều toàn thân, đái nhạt, thừa ngón và có tật về mắt
Béo phì do các bệnh về não: Thường gặp do các tổn thương vùng dưới đồi, sau di chứng viêm não. Béo thường có kèm theo thiểu năng trí tuệ hoặc có triệu chứng thần kinh khu trú.
Béo phì do dùng thuốc: Uống Corticoid kéo dài trong điều trị bệnh hen, bệnh khớp, hội chứng thận hư hoặc vô tình uống thuốc đông y có trộn lẫn corticoid để điều trị chàm, dị ứng và hen. Đặc điểm béo của hội chứng Cushing, béo bụng là chủ yếu và không tìm thấy nguyên nhân trừ khai thác bệnh sử có sử dụng thuốc corticoid.
Các yếu tố nguy cơ béo phì
Tiền sử gia đình: Bố hoặc mẹ bị béo phì: 80% trẻ béo phì nặng có một hoặc cả hai bố mẹ cùng béo phì.
Cân nặng lúc sinh: Trẻ có cân nặng lúc sinh > 4 kg có nguy cơ béo phì cao hơn trẻ có cân nặng lúc sinh bình thường.
Thực phẩm giàu năng lượng: Thức ăn nhiều chất béo (mỡ, da, phủ tạng, thức ăn chiên xào, quay, thức ăn nhanh), thức ăn thức uống ngọt (chè, bánh kẹo ngọt, nước có đường, trái cây quá ngọt,...).
Thiểu năng trí tuệ: Trẻ bị thiểu năng trí tuệ có bản năng kiểm soát thói quen ăn uống, nhận biết cảm giác no kém nên dễ dẫn đến ăn quá mức và ăn không biết no. Ngoài ra, khả năng giao tiếp xã hội bị hạn chế trẻ ít có cơ hội chơi đùa, vận động nên thường tìm đến ăn để tự tiêu khiển cho bản thân.
Vận động thể lực ít: Trẻ có lối sống tĩnh tại như ít vận động thể lực, dành nhiều thời gian xem tivi, chơi game, đọc sách báo,.. thường có thói quen ăn vặt thường tiêu hao nặng lượng ít trong khi thu nạp năng lượng vượt mức nhu cầu, lâu dài dễ dẫn đến tình trạng béo phì.
Các xét nghiệm cận lâm sàng để chẩn đoán yếu tố nguy cơ và nguyên nhân
Xét nghiệm Lipid máu: Có thể tăng Cholesterol, Triglyceride
xét nghiệm đường huyết: Có thể rối loạn đường huyết lúc đói, rối loạn chuyển hóa đường hoặc đái tháo đường
Siêu âm bụng tổng quát: Có thể gan nhiễm mỡ
Định lượng nội tiết tố tuyến thượng thận, tuyến giáp, tuyến yên...
Chụp sọ não.
Điều trị béo phì
Tùy thuộc nguyên nhân, độ tuổi và mức độ béo phì của trẻ để xác định mục tiêu điều trị. trong đó có 1 số phương pháp điều trị như sau:
Xây dựng thói quen ăn uống và vận động lành mạnh: Nguyên tắc cơ bản là điều chỉnh thói quen ăn uống, lựa chọn thực phẩm lành mạnh, tăng cường vận động thể lực. Hạn chế nguồn cung cấp năng lượng dư thừa từ thực phẩm giàu năng lượng như dầu mỡ, đường, bánh kẹo ngọt,...; Khuyến khích tăng cường vận động ít nhất 60 phút mỗi ngày: qua trò chơi và thể dục thể thao: nhảy dây, bơi lội, chạy hoặc đi bộ nhanh,...ưu tiên môn thể thao phù hợp với sở thích của trẻ.
Tiết chế ăn uống- vận động: Xây dựng thực đơn chặt chẽ và y lệnh về vận động trong trường hợp béo phì nặng cần xác định mục tiêu giảm cân.
Can thiệp tích cực đa chuyên ngành: Cần có sự tham gia phối hợp của nhiều chuyên gia bao gồm bác sĩ, tiết chế viên, chuyên viên tư vấn tâm lý, chuyên viên tư vấn vận động để kết hợp nhiều biện pháp nhằm thay đổi nhận thức, hành vi bên cạnh các giải pháp tiết chế ăn uống- vận động.
Điều trị bằng thuốc
Thường trẻ béo phì ăn uống thiên lệch, mất cân đối sẽ được xem xét bổ sung chất đạm, vitamin, khoáng chất, omega3, chất xơ,... tùy trường hợp. Ngoài ra, điều trị bằng thuốc còn áp dụng để điều trị nguyên nhân/ biến chứng của béo phì.
Đối tượng và điều kiện chỉ định: Thuốc chỉ được cân nhắc khi trẻ đáp ứng các tiêu chuẩn sau:
Độ tuổi: Thường chỉ áp dụng cho trẻ từ 12 tuổi trở lên.
Tình trạng: Trẻ bị béo phì mức độ nặng (BMI ≥ 95th percentile) hoặc có các biến chứng liên quan như đái tháo đường tuýp 2, cao huyết áp, ngưng thở khi ngủ.
Thất bại với lối sống: Đã thực hiện nghiêm túc chế độ dinh dưỡng và vận động cường độ cao trong ít nhất 6–12 tháng nhưng không đạt hiệu quả hoặc vẫn tiếp tục tăng cân nhanh.
Các loại thuốc phổ biến được cấp phép
Hiện nay, có một số hoạt chất chính được phê duyệt sử dụng cho trẻ em (tùy theo quốc gia và quy định của Bộ Y tế Việt Nam):
Orlistat (Xenical):
Cơ chế: Ức chế men lipase, ngăn cản khoảng 30% chất béo từ thức ăn hấp thụ vào cơ thể.
Độ tuổi: Được phê duyệt cho trẻ từ 12 tuổi trở lên.
Tác dụng phụ: Thường gây rối loạn tiêu hóa như phân sống, phân dầu, đầy hơi, đi ngoài khẩn cấp.
Liraglutide (Saxenda) & Semaglutide (Wegovy):
Cơ chế: Thuộc nhóm đồng vận thụ thể GLP-1, giúp trẻ cảm thấy no nhanh hơn và giảm cảm giác thèm ăn
Cách dùng: Dạng tiêm dưới da hàng ngày (Liraglutide) hoặc hàng tuần (Semaglutide).
Độ tuổi: Chỉ định cho trẻ từ 12 tuổi trở lên.
Metformin: Thường được dùng "off-label" (ngoài chỉ định chính thức cho béo phì) cho những trẻ có tình trạng kháng insulin hoặc tiền đái tháo đường đi kèm
Những lưu ý đặc biệt quan trọng
Không tự ý mua thuốc: Tuyệt đối không dùng các loại trà giảm cân, thực phẩm chức năng giảm cân trôi nổi trên mạng cho trẻ vì có thể gây suy gan, suy thận hoặc rối loạn nhịp tim
Theo dõi sát sao: Trẻ dùng thuốc phải được theo dõi bởi bác sĩ chuyên khoa tại các bệnh viện lớn (như Viện Dinh dưỡng, Bệnh viện Nhi Trung ương hoặc Nhi Đồng) để kiểm tra các chỉ số sinh hóa định kỳ
Bổ sung vi chất: Một số thuốc (như Orlistat) ngăn hấp thu chất béo nên có thể gây thiếu hụt các vitamin tan trong dầu (A, D, E, K), do đó bác sĩ thường chỉ định bổ sung thêm vitamin tổng hợp